गर्भावस्था के दौरान भ्रूण की ऑक्सीजन भुखमरी के परिणाम के लक्षण। भ्रूण-अपरा रक्त प्रवाह का उल्लंघन
भ्रूण हाइपोक्सिया एक रोग प्रक्रिया है जो भ्रूण को अपर्याप्त ऑक्सीजन की आपूर्ति की विशेषता है। ऐसी बीमारी अचानक और धीरे-धीरे (लक्षणों की अभिव्यक्ति के साथ) दोनों ही प्रकट हो सकती है। ऐसा विकार स्वतंत्र नहीं है, बल्कि महिला शरीर में होने वाली असामान्य प्रक्रियाओं के कारण होता है। लक्षणों के प्रकट होने का समय, पाठ्यक्रम और तीव्रता सीधे बच्चे के विकास और सामान्य स्वास्थ्य को प्रभावित करती है। यदि पैथोलॉजी का इलाज नहीं किया जाता है, तो परिणाम विनाशकारी हो सकते हैं।
गर्भावस्था के किसी भी चरण में ऐसी बीमारी का पता लगाया जा सकता है। जितनी जल्दी अंतर्गर्भाशयी भ्रूण हाइपोक्सिया खुद को महसूस करता है, उतनी ही गंभीरता से यह बच्चे के विकास (मानसिक और शारीरिक दोनों) को प्रभावित करेगा। यह केंद्रीय तंत्रिका तंत्र को भी नुकसान पहुंचा सकता है, लेकिन ऐसा असामयिक या गलत उपचार के मामले में होता है।
चिकित्सा आंकड़े बताते हैं कि सभी गर्भधारण के 10% में ऑक्सीजन की कमी होती है। इस तरह की बीमारी का उपचार मुख्य रूप से गर्भाशय और प्लेसेंटा में रक्त के प्रवाह को सामान्य करने के उद्देश्य से होता है, लेकिन तीव्र भ्रूण हाइपोक्सिया के मामले में, श्रम को कृत्रिम रूप से प्रेरित करने की सिफारिश की जाती है, और उपचार के किसी भी तरीके का उपयोग नहीं किया जाता है।
कई महिलाएं, जब उन्हें ऐसी समस्या के बारे में पता चलता है, तो वे भयभीत हो जाती हैं, क्योंकि वे गलती से सोचती हैं कि इससे निश्चित रूप से उनके बच्चे की मृत्यु हो जाएगी। हालांकि, भ्रूण हाइपोक्सिया को अपने दम पर निर्धारित करने का एक तरीका है। यह गर्भावस्था के दूसरे तिमाही से शुरू किया जा सकता है (जिस क्षण बच्चे के आंदोलन के पहले लक्षण दिखाई देते हैं)। एक सामान्य अवस्था में, आंदोलनों की तीव्रता प्रति दिन दस अभिव्यक्तियों से कम नहीं होनी चाहिए, जबकि एक अलग आंदोलन पर विचार नहीं किया जाता है, लेकिन कई मिनटों तक उनकी पुनरावृत्ति होती है।
किसी भी जटिलता से बचने के लिए, रोग का इलाज सातवें दिन से बाद में शुरू करना आवश्यक है। ऑक्सीजन की कमीबच्चा।
एटियलजि
अंतर्गर्भाशयी भ्रूण हाइपोक्सिया के कारण पैथोलॉजी हैं जो मां के शरीर में होते हैं, साथ ही बाहरी प्रतिकूल कारकों के प्रभाव भी होते हैं। महिला के रोगों के कारण इस विकार का खतरा उत्पन्न हो सकता है जैसे:
- गुर्दे के विभिन्न रोग;
- या ;
यदि किसी कारण से गर्भकालीन आयु नौ महीने से अधिक हो जाती है, तो यह भ्रूण हाइपोक्सिया के प्रकट होने का कारण भी हो सकता है।
कारणों का दूसरा समूह वे प्रक्रियाएँ हैं जो सीधे गर्भ में होती हैं:
- नाल में रक्त के प्रवाह का उल्लंघन;
- बच्चे की गर्दन के चारों ओर गर्भनाल लपेटना;
- गर्भाशय से जन्म नहर की अपरा बाधा;
- बच्चे का अंतर्गर्भाशयी संक्रमण;
- दो, तीन या अधिक भ्रूणों के साथ गर्भावस्था;
- मात्रा में वृद्धि उल्बीय तरल पदार्थ;
- जन्म नहर के माध्यम से बच्चे के पारित होने की जटिलता, अक्सर बड़ी मात्रा में या बच्चे की गलत मुद्रा के कारण होती है;
- प्रसव के दौरान बच्चे के सिर, गर्दन को लंबे समय तक निचोड़ना;
- गर्भाशय की अखंडता को नुकसान।
इसके अलावा, बाहरी कारक भ्रूण हाइपोक्सिया के कारणों के रूप में काम कर सकते हैं:
- शराब, निकोटीन या ड्रग्स के गर्भावस्था के दौरान एक महिला द्वारा दुर्व्यवहार;
- रासायनिक विषाक्तता;
- बड़ी राशि प्राप्त करना दवाइयाँ;
- खराब पारिस्थितिकी और उस स्थान पर उच्च वायु प्रदूषण जहां गर्भवती मां रहती है।
किस्मों
पाठ्यक्रम की तीव्रता के अनुसार, हाइपोक्सिया हो सकता है:
- अल्पावधि, यानी यह अप्रत्याशित रूप से और जल्दी होता है;
- मध्यम गंभीरता - बच्चे के जन्म के दौरान सीधे व्यक्त की गई;
- तीव्र - आगामी जन्म से कुछ दिन पहले रोग के लक्षण देखे जाते हैं;
- अक्सर क्रोनिक भ्रूण हाइपोक्सिया विकसित होता है - ऐसा तब होता है जब गंभीर विषाक्तता, भ्रूण के अंतर्गर्भाशयी संक्रमण, रक्त समूहों की असंगति या माँ और बच्चे के आरएच कारक। इस मामले में, भ्रूण आमतौर पर समायोजित होता है और ऑक्सीजन की कमी के लिए उपयोग किया जाता है, लेकिन इसमें कई अपरिवर्तनीय परिणाम होते हैं।
घटना के समय के अनुसार, इस तरह के विकार को विभाजित किया गया है:
- गर्भावस्था के पहले महीनों में गठित;
- आवंटित समय की दूसरी छमाही में;
- प्रसव के दौरान;
- बच्चे के जन्म के बाद बहुत ही कम होता है, अक्सर यह जन्मजात चरित्र का संकेत होता है।
लक्षण
रोग के पहले लक्षणों को निर्धारित करना काफी कठिन है, क्योंकि यह अप्रत्याशित रूप से प्रकट हो सकता है, लेकिन साथ ही इसे प्रारंभिक अवस्था में करना बहुत महत्वपूर्ण है, क्योंकि इससे आप जल्दी से उपचार शुरू कर सकेंगे और परिणामों से बच सकेंगे।
भ्रूण हाइपोक्सिया का मुख्य लक्षण धीमी गति से दिल की धड़कन है, लेकिन इसे घर पर नहीं देखा जा सकता है। डॉक्टर के परामर्श के लिए पहला संकेत भ्रूण के झटके की तीव्रता में बदलाव है। हर महिला हलचल महसूस करती है, लेकिन अगर बच्चा खुद को दिन में तीन बार से कम महसूस करता है, तो आपको तुरंत एक विशेषज्ञ से संपर्क करना चाहिए, क्योंकि यह पुरानी अंतर्गर्भाशयी भ्रूण हाइपोक्सिया को इंगित करता है। तीव्र रूप, जो अचानक होता है, पूरी तरह से विपरीत संकेतों की विशेषता है - बच्चा बहुत सक्रिय है, जोर से धक्का देता है।
गर्भावस्था के पहले तीन महीनों में भ्रूण हाइपोक्सिया के लक्षण निर्धारित करना बहुत मुश्किल है, इसलिए बेहतर होगा कि महिला और भ्रूण की साप्ताहिक जांच डॉक्टर से कराएं।
जटिलताओं
यदि आप सभी लक्षणों को अनदेखा करते हैं या क्लिनिक से देर से संपर्क करते हैं, तो भ्रूण के विकास और अजन्मे बच्चे के स्वास्थ्य के लिए हाइपोक्सिया के कई परिणाम होते हैं। क्रोनिक भ्रूण हाइपोक्सिया की जटिलताएं हो सकती हैं:
- भ्रूण के विकास में देरी;
- आंतरिक रक्तस्राव;
- इंट्रासेल्युलर एडीमा;
- विकास और गठन के विकार आंतरिक अंग, भ्रूण की हड्डियाँ और मस्तिष्क।
नवजात शिशु के लिए, परिणाम कम गंभीर नहीं हैं:
- मानसिक विचलन;
- में देरी मानसिक विकास;
- एक न्यूरोलॉजिकल प्रकृति के रोग;
- जन्म के बाद पहले दिनों की विशेषता वाले कार्यों को स्वतंत्र रूप से करने में असमर्थता;
- कुछ आंतरिक अंगों की संरचना और संरचना में परिवर्तन;
- रक्तस्राव।
इसके अलावा, तीव्र और पुरानी दोनों भ्रूण हाइपोक्सिया से गर्भाशय में भ्रूण की मृत्यु हो सकती है या जीवन के पहले सप्ताह के दौरान बच्चे की मृत्यु हो सकती है।
एक महिला के लिए, इस तरह के विकार के परिणाम शारीरिक से अधिक मानसिक होते हैं, उन मामलों को छोड़कर जब भ्रूण हाइपोक्सिया के कारण ऐसे रोग थे जो गर्भावस्था से पहले ही हो चुके थे। जटिलताएं हो सकती हैं:
- एक बच्चे की मौत से जुड़े लंबे समय तक;
- बाद की गर्भधारण से इनकार;
- प्रसवोत्तर आघात।
निदान
गर्भावस्था के पांचवें महीने से भ्रूण हाइपोक्सिया का निदान करना मुश्किल नहीं है। पहली बार में करना ज्यादा कठिन है। तीन महीनेलेकिन जितनी जल्दी निदान किया जाता है, बीमारी के परिणामों से बचने की संभावना उतनी ही अधिक होती है।
इस रोग के निदान में शामिल हैं:
- भ्रूण आंदोलनों की तीव्रता की निगरानी;
- स्टेथोस्कोप हृदय गति के माध्यम से सुनना;
- डोप्लरोमेट्री, जो आपको गर्भनाल और प्लेसेंटा में रक्त प्रवाह की गति को ट्रैक करने की अनुमति देती है;
- विशेष स्त्रीरोग संबंधी निदान तकनीकों की मदद से पारदर्शिता, रंग और मात्रा का आकलन किया जाता है उल्बीय तरल पदार्थ.

इलाज
भ्रूण हाइपोक्सिया के लक्षणों की पहली अभिव्यक्ति पर, एक गर्भवती महिला को तुरंत अस्पताल में भर्ती कराया जाता है। उपचार के उद्देश्य से पहली चीज भ्रूण को ऑक्सीजन की आपूर्ति को स्थिर करना और गर्भाशय के स्वर को कम करना है। ऐसा करने के लिए, रोगी को सख्त बिस्तर पर आराम और दवाएं लेने की सलाह दी जाती है जो ऑक्सीजन पारगम्यता और चयापचय में सुधार करेगी।
जब भ्रूण की स्थिति में पहला सुधार देखा जाता है, तो एक महिला जिम्नास्टिक, विभिन्न श्वास व्यायाम कर सकती है और एक्वा जिम्नास्टिक में भाग ले सकती है। यदि भ्रूण को ऑक्सीजन की आपूर्ति को सामान्य करने के उपायों ने वांछित प्रभाव नहीं दिया है, या गर्भावस्था के अट्ठाईस सप्ताह से अधिक समय तक भ्रूण हाइपोक्सिया के लक्षण बने रहते हैं, तो तुरंत सीजेरियन सेक्शन करना सबसे अच्छा है। तीव्र हाइपोक्सिया के मामले में, एक नवजात शिशु को पुनर्जीवनकर्ता की सहायता की आवश्यकता होती है।
समय पर उपचार और गर्भावस्था के पाठ्यक्रम को सामान्य करने से बचा जा सकता है खतरनाक परिणामएक बच्चे के लिए।
निवारण
भ्रूण हाइपोक्सिया की रोकथाम एक महिला द्वारा की जानी चाहिए जिसने मां बनने का फैसला किया है, अर्थात्:
- गर्भावस्था की योजना बनाएं और डॉक्टरों की जांच करके, पुरानी, संक्रामक या स्त्री रोग संबंधी बीमारियों का इलाज करके सावधानी से तैयार करें;
- समय पर प्रसूति-स्त्री रोग विशेषज्ञ के साथ पंजीकरण करें;
- में नियमित रूप से मनाया जाता है प्रसवपूर्व क्लिनिक;
- एक स्वस्थ जीवन शैली का नेतृत्व करें, शराब, निकोटीन और ड्रग्स छोड़ दें;
- बड़ी मात्रा में विटामिन और कैल्शियम का सेवन करके पोषण को युक्तिसंगत बनाएं;
- पर्याप्त समय आराम करो;
- जोरदार शारीरिक परिश्रम से बचें साँस लेने के व्यायाम;
- गर्भावस्था के साथ होने वाली बीमारियों का समय पर उपचार;
- बच्चा पैदा करने का सही तरीका चुनें। पर सीजेरियन सेक्शन कम मौकाप्राकृतिक प्रसव की तुलना में भ्रूण हाइपोक्सिया की घटना पर।
भ्रूण हाइपोक्सिया एक बहु-अंग सिंड्रोम है जो भ्रूण के विकास के दौरान भ्रूण के ऑक्सीजन भुखमरी से जुड़ा होता है, जो कई अंगों और प्रणालियों में पैथोलॉजिकल परिवर्तनों के एक जटिल लक्षण की विशेषता है।
भ्रूण हाइपोक्सिया अंतर्गर्भाशयी विकास के विभिन्न चरणों में दर्ज किया गया है और गर्भावस्था के हर दसवें मामले में इसका निदान किया जाता है। संपूर्ण रूप से भ्रूण का विकास और व्यक्तिगत अंगों और प्रणालियों के गठन की प्रक्रिया ऑक्सीजन की कमी की डिग्री और अवधि पर निर्भर करती है। गंभीर और लंबे समय तक हाइपोक्सिया से भ्रूण की अंतर्गर्भाशयी मृत्यु हो सकती है या विभिन्न गंभीर हो सकते हैं जन्मजात विसंगतियां. सबसे पहले, नवजात शिशु का मस्तिष्क, केंद्रीय तंत्रिका तंत्र और अनुकूली क्षमता पीड़ित होती है, लेकिन परिवर्तन किसी अन्य अंग को प्रभावित कर सकते हैं।
जन्म के क्षण तक, भ्रूण स्वतंत्र रूप से सांस नहीं लेता है, जन्म तक फेफड़े तरल पदार्थ से भरे रहते हैं। भ्रूण के लिए पोषण और श्वसन का एकमात्र स्रोत प्लेसेंटा है, जो माँ के रक्त से पोषक तत्व और ऑक्सीजन प्राप्त करता है। यदि किसी भी स्तर पर ऑक्सीजन परिवहन बाधित होता है, तो भ्रूण की ऑक्सीजन भुखमरी होती है, हाइपोक्सिया विकसित होता है।
भ्रूण हाइपोक्सिया एक खतरनाक स्थिति है जिसमें जटिलताओं के विकास को रोकने और भ्रूण के जीवन और स्वास्थ्य को बनाए रखने के लिए तत्काल चिकित्सा हस्तक्षेप और गर्भवती महिला के स्वास्थ्य में सुधार की आवश्यकता होती है।
कारण
हाइपोक्सिया का विकास कई कारकों से उकसाया जाता है, इसलिए हमेशा स्पष्ट रूप से कारण का संकेत देना और इसे पहले से बाहर करना संभव नहीं होता है। हाइपोक्सिया के विकास के लिए कारक और जोखिम हैं, सापेक्ष कारण जो शुरुआत से पहले पहचाने जाते हैं खतरनाक स्थिति. यह उनका मुकाबला करने के लिए है कि प्रसूति-स्त्रीरोग विशेषज्ञ और गर्भवती महिला के निवारक कार्य को स्वयं निर्देशित किया जाता है।
भ्रूण हाइपोक्सिया मां, भ्रूण, या प्लेसेंटा को नुकसान के स्वास्थ्य से संबंधित कई कारकों की शुरुआत के साथ विकसित होता है।
अधिकांश सामान्य कारणों मेंहाइपोक्सिया का विकास:
- रक्ताल्पता;
- धमनी का उच्च रक्तचाप;
- हृदय रोग, दिल की विफलता और अन्य रोग कार्डियो-वैस्कुलर सिस्टम की;
- गुर्दे की बीमारी, पुरानी गुर्दे की विफलता;
- श्वसन रोग - ब्रोंकाइटिस, तपेदिक, फुफ्फुसीय वातस्फीति, ऑन्कोलॉजी, आदि;
- दमा;
- बीमारी प्रतिरक्षा तंत्र, इम्युनोडेफिशिएंसी;
- मधुमेह;
- अंतःस्रावी रोग;
- एकाधिक गर्भावस्था;
- एसटीडी;
- विषाक्तता;
- एलिमेंट्री डिस्ट्रॉफी, मां के पोषण की कमी के कारण थकावट आदि।
भ्रूण को ऑक्सीजन की अपर्याप्त आपूर्ति पुरानी नशा से उकसाती है, जिसमें औद्योगिक नशा भी शामिल है (इसलिए, गर्भवती महिलाओं के लिए उच्च उत्सर्जन वाले उद्योगों में काम करना बेहद अवांछनीय है) हानिकारक पदार्थवातावरण में, पेंट और वार्निश उद्योग में, कई उद्यमों में जहां बड़ी मात्रा में हानिकारक पदार्थों के साथ संपर्क होता है)। माँ के शरीर के पुराने नशा के अन्य स्रोत और, परिणामस्वरूप, भ्रूण शराब का दुरुपयोग, निकोटीन और मादक पदार्थों की लत है।
भ्रूण के स्वास्थ्य की स्थिति से, हाइपोक्सिया के कारण हो सकते हैं:
- जन्मजात आनुवंशिक रूप से निर्धारित विसंगतियाँ;
- रक्तलायी रोग;
- अंतर्गर्भाशयी संक्रमण;
- गर्भनाल का उलझाव;
- भ्रूण-अपरा अपर्याप्तता;
- सिर का संपीड़न;
- अंतर्गर्भाशयी आघात।
मां और अजन्मे बच्चे में एक अलग आरएच कारक के साथ आरएच संघर्ष आमतौर पर दूसरी और बाद की गर्भधारण में होता है, अगर मां और पहले बच्चे के पास पहले से ही अलग-अलग आरएच कारक थे। यदि मां और पहले बच्चे के आरएच कारक मेल खाते हैं, तो दूसरी गर्भावस्था के दौरान आरएच संघर्ष की संभावना इतनी अधिक नहीं है।
गर्भावस्था के 6-11वें सप्ताह के बाद, हाइपोक्सिया मस्तिष्क और केंद्रीय तंत्रिका तंत्र के गठन में विकार, रक्त वाहिकाओं की संरचना में विकार और रक्त-मस्तिष्क बाधा को भड़काता है। परिपक्वता और गठन की समस्याएं गुर्दे, कंकाल, हृदय, फेफड़े, आंतों और अन्य अंगों को प्रभावित कर सकती हैं।
हाइपोक्सिया हमेशा नेतृत्व नहीं करता है गंभीर समस्याएं. बाद के हफ्तों में अल्पकालिक और महत्वहीन ऑक्सीजन भुखमरी की सफलतापूर्वक भरपाई की जाती है, लेकिन अगर हाइपोक्सिया पुराना या लंबा हो जाता है, तो जटिलताओं का खतरा कई गुना बढ़ जाता है।
वर्गीकरण

पाठ्यक्रम की अवधि और विकास की दर के अनुसार, हाइपोक्सिया को आमतौर पर तीव्र और जीर्ण में विभाजित किया जाता है।
तीव्र हाइपोक्सिया अधिक बार जटिल कठिन श्रम में देखा जाता है और लंबे समय तक या, इसके विपरीत, तेजी से श्रम, आगे को बढ़ाव या गर्भनाल को दबाने, लंबे समय तक निर्धारण और सिर को निचोड़ने से जुड़ा होता है। तीव्र हाइपोक्सिया प्लेसेंटल एबॉर्शन और गर्भाशय के टूटने के साथ विकसित होता है।
जीर्ण हाइपोक्सियाभ्रूण को ऑक्सीजन की आपूर्ति में लंबे समय तक व्यवधान के साथ जुड़ा हुआ है। इनमें से कोई भी कारक नाल के माध्यम से भ्रूण को रक्त की आपूर्ति का उल्लंघन या ऑक्सीजन के साथ रक्त की कमी, भ्रूण द्वारा ऑक्सीजन के अवशोषण का उल्लंघन भड़काता है। यह सब क्रोनिक हाइपोक्सिया और इसकी जटिलताओं के विकास की ओर जाता है।
अप्गर स्कोर
1952 में, अमेरिकी चिकित्सक वर्जीनिया अपगर ने जन्म के बाद पहले मिनटों में नवजात शिशु की स्थिति का आकलन करने के लिए एक पैमाना प्रस्तावित किया।
हमेशा कम अपगार स्कोर भ्रूण या नवजात शिशु के हाइपोक्सिया के कारण नहीं होते हैं, लेकिन बहुत बार नवजात शिशु की खराब स्थिति ऑक्सीजन भुखमरी के कारण होती है।
Apgar पैमाने के अनुसार, पाँच वस्तुनिष्ठ मानदंड 1 से 3 अंकों के मूल्यांकन के अधीन हैं:
- त्वचा का रंग।
- हृदय दर।
- प्रतिवर्त गतिविधि।
- मांसपेशी टोन।
- साँस।
8-10 अंकों का स्कोर उत्कृष्ट माना जाता है, यह वह मानदंड है जिस पर आप शिशु के स्वास्थ्य की चिंता नहीं कर सकते। 4-7 अंकों के स्कोर के लिए प्रसूति विशेषज्ञ से ध्यान देने की आवश्यकता होती है। जन्म के पांच मिनट बाद पुनर्मूल्यांकन किया जाता है। आमतौर पर यह 8-10 अंक तक बढ़ जाता है, यदि नहीं, तो नवजात विज्ञानी द्वारा शिशु की सावधानीपूर्वक जांच की आवश्यकता होती है और अतिरिक्त उपायों पर निर्णय लिया जाता है। यह एक हल्का हाइपोक्सिया है जिसकी भरपाई करने की आवश्यकता है, लेकिन आमतौर पर यह नहीं होता है गंभीर परिणाम. 0-3 अंक - श्वासावरोध, गंभीर हाइपोक्सिया, स्वीकृति की आवश्यकता होती है आपातकालीन उपाय, पुनर्जीवन।
लक्षण
पहले हफ्तों में हाइपोक्सिया को पहचानना बहुत मुश्किल है, यह व्यावहारिक रूप से किसी भी तरह से प्रकट नहीं होता है। जोखिम कारकों की उपस्थिति एक महिला और प्रसूति-स्त्री रोग विशेषज्ञ को गर्भवती मां के स्वास्थ्य की निगरानी करने के लिए, भ्रूण की स्थिति का अप्रत्यक्ष मूल्यांकन करने के लिए मजबूर करती है। संभावित एनीमिया की भरपाई करना, अच्छा पोषण प्रदान करना, आराम करना और रहना आवश्यक है ताजी हवा.
20वें सप्ताह के बाद, पहले से ही पकने वाला भ्रूण सक्रिय जीवन शुरू कर देता है, जिसकी गंभीरता और तीव्रता का उपयोग उसकी स्थिति का न्याय करने के लिए किया जा सकता है। यदि भ्रूण अचानक कम सक्रिय हो जाता है, कम चलता है और "किक" करता है, तो यह विकास की शुरुआत का संकेत दे सकता है ऑक्सीजन भुखमरी, आपको पूर्ण निदान के लिए तुरंत डॉक्टर से परामर्श करना चाहिए।
हाइपोक्सिया के विकास के प्रारंभिक चरण टैचीकार्डिया द्वारा प्रकट होते हैं - हृदय गति में वृद्धि। ब्रैडीकार्डिया (हृदय गति में कमी) और गतिविधि में कमी से ऑक्सीजन भुखमरी की प्रगति का पता चलता है, दिल की आवाज़ मफल हो जाती है। एमनियोटिक द्रव में, मूल मल, मेकोनियम की अशुद्धियाँ दिखाई दे सकती हैं। यह गंभीर भ्रूण हाइपोक्सिया को इंगित करता है और अजन्मे बच्चे के जीवन को बचाने के लिए आपातकालीन उपायों की आवश्यकता होती है।
निदान
हाइपोक्सिया के पहले लक्षणों पर, डॉक्टर दिल की टोन और भ्रूण की हृदय गति का परिश्रवण करता है। टैचीकार्डिया या ब्रैडीकार्डिया के गंभीर लक्षणों के साथ, आगे लक्षित परीक्षा आवश्यक है।
कार्डियोटोकोग्राफी और फोनोकार्डियोग्राफी आपको भ्रूण की हृदय गति, इसकी गतिविधि को निर्धारित करने की अनुमति देती है। गर्भनाल के रक्त प्रवाह के डॉप्लरोमेट्री का उपयोग करना, गर्भनाल और नाल के संवहनी बिस्तर में रक्त प्रवाह की गति और विशेषताओं के कारण भ्रूण के रक्त की आपूर्ति की स्थिति का आकलन करना संभव है। एक अल्ट्रासाउंड परीक्षा से भ्रूण के विकास और विकास में देरी, मोटर गतिविधि में अवरोध का पता चलता है। कई या कम पानी अप्रत्यक्ष सबूत हैं और ऑक्सीजन भुखमरी के विकास के लिए कारक हैं।
एमनियोस्कोपी और एमनियोसेंटेसिस के लिए धन्यवाद, एमनियोटिक द्रव, उनके रंग, पारदर्शिता, अशुद्धियों की उपस्थिति का मूल्यांकन करना और जैव रासायनिक परीक्षण करना संभव है।
इलाज

भ्रूण हाइपोक्सिया का निदान करते समय, एक महिला को अस्पताल में भर्ती होने की आवश्यकता होती है। गर्भवती महिला के प्रसूति-स्त्री रोग और दैहिक विकृति के खिलाफ लड़ाई और भ्रूण के संचलन में सुधार एक स्थिर आधार पर किया जाता है। आपको पूर्ण आराम, अच्छा पोषण, किसी भी बाहरी उत्तेजना को बाहर करने की आवश्यकता है।
गर्भाशय की हाइपरटोनिटी को ठीक करने के लिए, पैपावरिन, यूफिलिन, ड्रोटावेरिन और अन्य एंटीस्पास्मोडिक दवाएं निर्धारित की जाती हैं। इंट्रावास्कुलर रक्त के थक्के को कम करने के लिए - डिपाइरिडामोल, पेंटोक्सिफायलाइन, आदि।
तैयारी जो इंट्रासेल्युलर पारगम्यता के सामान्यीकरण में योगदान करती हैं - विटामिन ई, सी, बी 6, ग्लूकोज, ग्लूटामिक एसिड, एंटीऑक्सिडेंट, न्यूरोप्रोटेक्टर्स।
जैसा अतिरिक्त विधिउपचार और रोकथाम यूवीआई, श्वास व्यायाम, इंडकोथर्मिया निर्धारित हैं।
बच्चे के जन्म के बाद, सभी बच्चे एक न्यूरोलॉजिस्ट, एक बाल रोग विशेषज्ञ, और, एक आर्थोपेडिस्ट, एक बाल रोग विशेषज्ञ, एक बाल रोग विशेषज्ञ, एक भाषण चिकित्सक, एक बाल मनोचिकित्सक द्वारा निरंतर निगरानी के अधीन हैं।
भ्रूण हाइपोक्सिया की सही और समय पर रोकथाम में प्रसूति देखभाल का प्रारंभिक चयन और प्रसव का सही प्रबंधन, गर्भवती महिला की स्थिति की निरंतर निगरानी और जन्म की चोटों की रोकथाम शामिल है। अंतर्गर्भाशयी संक्रमण, लेकिन सबसे पहले महिला और उसकी परीक्षा के इतिहास के संग्रह पर उचित ध्यान देना आवश्यक है।
भ्रूण हाइपोक्सिया क्या है? इसके कारण, लक्षण और परिणाम क्या हैं? भ्रूण हाइपोक्सिया का निदान, उपचार और रोकथाम।
कई भावी माताओं ने भ्रूण हाइपोक्सिया जैसी चीज के बारे में सुना है। उनमें से कुछ को इस समस्या के बारे में प्रत्यक्ष रूप से सीखना पड़ा। ज्यादातर महिलाओं के लिए, भ्रूण हाइपोक्सिया मौत की सजा जैसा लगता है।
वे तुरंत घबरा जाते हैं, घबरा जाते हैं और हिस्टीरिकल हो जाते हैं। इसलिए, ऐसी प्रभावशाली गर्भवती महिलाओं को कुछ हद तक आश्वस्त करने के लिए, हम इस लेख में भ्रूण हाइपोक्सिया के कारणों और इस समस्या को हल करने के तरीकों से निपटने का प्रयास करेंगे।

- हाइपोक्सिया को भ्रूण की ऑक्सीजन भुखमरी भी कहा जाता है। यह एक ऐसी स्थिति है जहां बच्चे को पर्याप्त ऑक्सीजन नहीं मिल पाती है।
- तथ्य यह है कि भविष्य के टुकड़ों का जीवन समर्थन सीधे सभी प्रणालियों के काम पर निर्भर करता है। महिला शरीरऔर प्लेसेंटा। नाल के माध्यम से रक्त के साथ, हवा और पोषक तत्व और सूक्ष्म तत्व जो उसे चाहिए होते हैं। यदि कुछ अंगों में कोई खराबी आती है, तो इसका सीधा असर भ्रूण पर पड़ता है
- ऑक्सीजन भुखमरी से शिशु के हृदय और तंत्रिका तंत्र में अपरिवर्तनीय प्रक्रियाएं हो सकती हैं। ऐसी प्रक्रियाएं गर्भ में या जन्म के बाद भी भ्रूण के विकास को प्रभावित कर सकती हैं।
- पहली तिमाही में भ्रूण हाइपोक्सिया बच्चे के मस्तिष्क के विकास में विभिन्न प्रकार की समस्याएं और विकृति पैदा कर सकता है

देर से ऑक्सीजन भुखमरी (गर्भावस्था के बीसवें सप्ताह के बाद) से निम्नलिखित परिणाम हो सकते हैं:
- बच्चे के जन्म के बाद एक नए वातावरण में अनुकूलन के साथ समस्याएं
- बीमारी तंत्रिका तंत्रऔर इसके विकास के साथ समस्याएं
- गर्भ के अंदर भ्रूण के विकास को धीमा करना
ऐसा माना जाता है कि जिन महिलाओं में भ्रूण हाइपोक्सिया का निदान किया गया है उनमें से केवल चार प्रतिशत में बिल्कुल स्वस्थ बच्चे हैं। हालांकि, इसका मतलब केवल यह है कि शेष निन्यानबे प्रतिशत को समय पर सहायता नहीं मिली या उन्हें सही उपचार नहीं दिया गया। इसके अलावा, कई मामलों में, भविष्य की माताएं स्वयं इस तरह की असामयिकता की दोषी होती हैं। दरअसल, भ्रूण हाइपोक्सिया के साथ, बीमारी के सातवें दिन से पहले इलाज शुरू करना बेहद जरूरी है।
गर्भावस्था के दौरान भ्रूण हाइपोक्सिया के लक्षण

- भ्रूण हाइपोक्सिया की मुख्य अभिव्यक्ति भ्रूण के दिल की धड़कन की संख्या में परिवर्तन माना जाता है। यदि सामान्य लय को 120-160 बीट प्रति मिनट की विशेषता है, तो ऑक्सीजन की कमी के साथ, एक छोटा दिल पहले 160 बीट दे सकता है, और फिर अचानक 90-100 बीट पर स्विच कर सकता है। इसी समय, दिल की बहुत दुर्लभ धड़कन - प्रति मिनट 70 बीट तक - को भी हाइपोक्सिया का संकेत माना जाता है।
- बच्चे के दिल की धड़कन में इस तरह के बदलाव को जिला स्त्री रोग विशेषज्ञ द्वारा प्रसूति संबंधी स्टेथोस्कोप के साथ बच्चे के दिल को सुनते समय देखा जा सकता है।
- दिल की धड़कन के अलावा, बच्चा अपनी मां के पेट में सक्रिय या इसके विपरीत, निष्क्रिय आंदोलनों की मदद से अपनी चिंता और हवा की कमी दिखा सकता है।
- आम तौर पर, बच्चे को दिन में लगभग दस बार प्रकट होना चाहिए। यदि वह बहुत कम चलता है, तो यह हाइपोक्सिया के गंभीर रूप का संकेत दे सकता है। यदि उसकी खुद की याद बहुत सक्रिय और बार-बार आती है, तो ऐसा व्यवहार हो सकता है हल्के का संकेतभ्रूण हाइपोक्सिया के रूप
- इसके अलावा, एक गर्भवती महिला को सावधान रहना चाहिए यदि बच्चा सुबह बहुत सक्रिय है और शाम को बहुत निष्क्रिय है।
- भ्रूण के ऑक्सीजन भुखमरी का एक अन्य लक्षण एमनियोटिक द्रव में मेकोनियम (मूल मल) की उपस्थिति है।
गर्भावस्था के दौरान भ्रूण हाइपोक्सिया का क्या कारण बनता है?

बड़ी संख्या में ऐसे कारण हैं जो भ्रूण हाइपोक्सिया जैसी घटना की उपस्थिति को प्रभावित करते हैं। मूल रूप से, वे गर्भावस्था से पहले या गर्भावस्था के दौरान एक महिला के रोग हैं, सीधे गर्भावस्था से संबंधित स्थितियां और भ्रूण के रोग।
गर्भवती महिला के रोग जो हाइपोक्सिया का कारण बन सकते हैं:
- फेफड़ों की समस्या
- गुर्दा रोग
- हृदय प्रणाली के रोग
- रक्ताल्पता
- जीव नशा
- मधुमेह
- आनुवंशिक कारक
सूचीबद्ध कारणों के अलावा, उन महिलाओं में गर्भावस्था के दौरान भ्रूण हाइपोक्सिया हो सकता है जो धूम्रपान करते हैं और खतरनाक पदार्थों के उत्सर्जन से जुड़े खतरनाक उद्यमों में काम करते हैं।

भ्रूण ऑक्सीजन भुखमरी के कारण गर्भावस्था से जुड़ी निम्न स्थितियाँ और जटिलताएँ भी हो सकती हैं:
- प्राक्गर्भाक्षेपक
- पॉलीहाइड्रमनिओस
- पैर की तरफ़ से बच्चे के जन्म लेने वाले की प्रक्रिया का प्रस्तुतिकरण
- प्लेसेंटल पैथोलॉजी
- एकाधिक गर्भावस्था
- गर्भाशय और नाल के बीच रक्त प्रवाह का उल्लंघन
- पश्चात गर्भावस्था
यहां भ्रूण के रोगों की सूची दी गई है जो हाइपोक्सिया की उपस्थिति को प्रभावित कर सकते हैं:
- रक्ताल्पता
- भ्रूण और मां के बीच रीसस संघर्ष
- जन्मजात विकृतियां और भ्रूण विसंगतियां
- नाल के माध्यम से बच्चे को होने वाले विभिन्न प्रकार के संक्रमण

गर्भावस्था के दौरान भ्रूण हाइपोक्सिया के अलावा, तीव्र जन्म हाइपोक्सिया को भी अलग किया जाता है। इस तरह के हाइपोक्सिया सीधे दौरान हो सकते हैं श्रम गतिविधि. तीव्र जन्म हाइपोक्सिया के कारण हो सकते हैं:
- अपरा संबंधी अवखण्डन
- प्रसव के दौरान संज्ञाहरण का उपयोग
- तेजी से वितरण
- बच्चे के जन्म के दौरान भ्रूण के सिर पर लंबे समय तक दबाव

भ्रूण हाइपोक्सिया का निदान करने के लिए, डॉक्टर अक्सर कई तरीकों का इस्तेमाल करते हैं:
- परिश्रवण भ्रूण के दिल की लयबद्ध धड़कनों की जांच करने की एक विधि है। परिश्रवण एक विशेष प्रसूति स्टेथोस्कोप का उपयोग करके किया जाता है। इस उपकरण के एक छोर पर एक विस्तारित फ़नल होता है, जिसे गर्भवती महिला के पेट से जोड़ा जाना चाहिए, और दूसरे छोर पर एक ट्यूब होती है जिसे डॉक्टर कान में लगाते हैं। इस तरह के एक सरल उपकरण के लिए धन्यवाद, स्त्री रोग विशेषज्ञ के पास भ्रूण की हृदय गति और उसके काम में विभिन्न शोरों की उपस्थिति का आकलन करने का अवसर है।
- कार्डियोटोग्राफी (सीटीजी) भ्रूण के दिल की धड़कन की अधिक सटीक पहचान पर आधारित एक अध्ययन है। इसे बाहर ले जाने के लिए, गर्भवती महिला के पेट की परिधि के आसपास विशेष अल्ट्रासोनिक सेंसर लगाए जाते हैं। सेंसर उन जगहों पर लगाए जाते हैं जहां दिल की धड़कन सबसे अच्छी तरह से सुनाई देती है। इस तरह के निदान में एक कमी है - डिवाइस बहुत संवेदनशील है, क्योंकि कभी-कभी यह हाइपोक्सिया का पता लगाता है जहां यह वास्तव में मौजूद नहीं होता है। स्थापित निदान की पुष्टि या खंडन करने के लिए, कुछ दिनों में सीटीजी दोहराने की सलाह दी जाती है।
- डॉपलरोमेट्री एक प्रकार की अल्ट्रासाउंड परीक्षा है जिसे भ्रूण-प्लेसेंटा-मदर सिस्टम में रक्त प्रवाह विकारों का पता लगाने के लिए डिज़ाइन किया गया है।
- एमनियोस्कोपी - एमनियोटिक द्रव का निदान, एक विशेष उपकरण का उपयोग करके किया जाता है - एक एमनियोस्कोप, एक महिला के पेट की दीवार के माध्यम से गर्भाशय गुहा में डाला जाता है
- प्रसव के दौरान नवजात शिशु की खोपड़ी से रक्त का नमूना लेना
- अल्ट्रासाउंड परीक्षा आपको भ्रूण और प्लेसेंटा की स्थिति का न्याय करने की अनुमति देती है। अल्ट्रासाउंड के दौरान हाइपोक्सिया के लक्षणों को प्लेसेंटा, पुराने या अलग प्लेसेंटा के हाइपो- या हाइपरप्लासिया कहा जा सकता है
- प्रसव के दौरान एमनियोटिक द्रव की जांच। आप भ्रूण हाइपोक्सिया के बारे में बात कर सकते हैं यदि बच्चे के जन्म के दौरान पानी गंदा, मैला या हरा हो। इसके अलावा अक्सर हाइपोक्सिया से जुड़े मृत जल में मेकोनियम की उपस्थिति होती है।
भ्रूण और नवजात हाइपोक्सिया की डिग्री

नवजात शिशु और भ्रूण के हाइपोक्सिया की डिग्री
जन्म के समय नवजात शिशुओं को हाइपोक्सिया की निम्न डिग्री का अनुभव हो सकता है:
- हल्के - मांसपेशियों की टोन, कमजोर मोटर गतिविधि और श्वसन विफलता की विशेषता
- मध्यम - त्वचा का सायनोसिस या पीलापन, धीमी गति से दिल की धड़कन और नाड़ी, असमान श्वास और दर्द के प्रति प्रतिक्रिया की कमी है
- गंभीर - बमुश्किल ध्यान देने योग्य दिल की धड़कन और सांस लेने में कमी और किसी भी प्रतिक्रिया में प्रकट होता है
भ्रूण हाइपोक्सिया की तीव्रता के अनुसार, इसे आमतौर पर वर्गीकृत किया जाता है:
- कार्यात्मक - भ्रूण हाइपोक्सिया की एक हल्की डिग्री, केवल हेमोडायनामिक विकारों की विशेषता है
- चयापचय - एक अधिक जटिल डिग्री, ऑक्सीजन की कमी में व्यक्त की जाती है, जो चयापचय प्रक्रियाओं के उल्लंघन को भड़काती है
- विनाशकारी - हाइपोक्सिया की सबसे गंभीर डिग्री, एक महत्वपूर्ण ऑक्सीजन की कमी और सेलुलर स्तर पर बिगड़ा हुआ भ्रूण विकास में प्रकट होता है

तीव्र भ्रूण हाइपोक्सिया को रोकना संभव नहीं है। हालाँकि, स्वीकार करें निवारक उपायपुरानी ऑक्सीजन भुखमरी की घटना काफी संभव है। ऐसा करने के लिए, गर्भवती माँ की आवश्यकता होगी:
- छोड़ देना बुरी आदतें
- उन जगहों पर जाने से बचें जहां लोग धूम्रपान करते हैं
- स्वस्थ भोजन
- व्यायाम
- जितना हो सके बाहर रहें
- अपने घर को नियमित रूप से हवा दें
- डॉक्टर की सलाह सुनें
- डॉक्टर के निर्देशों और नुस्खों का सख्ती से पालन करें
- परीक्षणों और विभिन्न प्रकार के निदानों की उपेक्षा न करें

- गर्भावस्था के सभी चरणों में भ्रूण हाइपोक्सिया भ्रूण और उसके आंतरिक तंत्र के विकास पर प्रतिकूल प्रभाव डाल सकता है।
- प्रारंभिक अवस्था में (पहली तिमाही में), बच्चे के सभी महत्वपूर्ण अंग और प्रणालियाँ रखी जाती हैं। यदि इस समय भ्रूण के रक्त वाहिकाओं के माध्यम से प्रसारित रक्त ऑक्सीजन के साथ पर्याप्त रूप से संतृप्त नहीं होता है, तो सभी प्रणालियों का विकास धीमा और बाधित हो सकता है। भ्रूण के विकास को धीमा करने के अलावा, विभिन्न प्रकार की विसंगतियाँ, विकृति और विकृति बन सकती है। सबसे पहले, बच्चे का मस्तिष्क हाइपोक्सिया से पीड़ित होता है। ऑक्सीजन की कमी से अविकसितता या टुकड़ों की मानसिक क्षमताओं के विकास में गड़बड़ी हो सकती है।
- यदि हाइपोक्सिया बाद की तारीख में या प्रसव के दौरान होता है, तो, सबसे पहले, भ्रूण का तंत्रिका तंत्र बहुत जोखिम में होता है। जन्म के बाद बच्चा अपने साथियों से शारीरिक और मानसिक विकास में पिछड़ सकता है। इसके अलावा, वह बड़ा होकर एक नर्वस और चिड़चिड़ा बच्चा होगा।
- बहुत ही दुर्लभ मामलों में, हाइपोक्सिया से भ्रूण की मृत्यु हो सकती है, दोनों गर्भाशय और जन्म के समय।

यदि एक महिला ने देखा कि गर्भ के अंदर उसका बच्चा किसी तरह अलग व्यवहार करने लगा है, तो उसे तत्काल अपने जिला स्त्री रोग विशेषज्ञ को इस बारे में सूचित करने की आवश्यकता है। केवल एक डॉक्टर ही सटीक निदान कर सकता है। डॉक्टर के पास जाने में देरी करना अवांछनीय है, क्योंकि जितनी जल्दी हो सके भ्रूण हाइपोक्सिया का इलाज करना आवश्यक है। विलंबित उपचार बेकार हो सकता है।
यदि, अनुसंधान के दौरान, भ्रूण हाइपोक्सिया का निदान किया गया था, गर्भवती माँडॉक्टर की सभी सिफारिशों का निर्विवाद रूप से पालन करना आवश्यक है। ऐसी बीमारी के उपचार की अवधि के दौरान, उसे अधिक आराम करने, पार्क में चलने, अपने आहार और जीवन शैली की निगरानी करने की आवश्यकता होती है।
गर्भावस्था के दौरान भ्रूण हाइपोक्सिया का उपचार

गर्भावस्था के दौरान भ्रूण हाइपोक्सिया का उपचार
कई डॉक्टर हाइपोक्सिया का इलाज नहीं करना पसंद करते हैं, लेकिन नियमित रूप से भ्रूण की स्थिति की निगरानी करते हैं। हाइपोक्सिया के निदान के साथ भविष्य की मां के लिए, सबसे आरामदायक स्थिति बनाई जानी चाहिए।
यदि भ्रूण की ऑक्सीजन भुखमरी का कारण मां की बीमारी थी, तो इसे ठीक करने के लिए सभी बलों को झोंक देना चाहिए।
यदि भ्रूण की स्थिति अस्थिर है, तो गर्भवती महिला को निम्नलिखित उपाय निर्धारित किए जा सकते हैं:
- पूर्ण आराम
- गर्भाशय में स्वर को कम करने के लिए दवाएं लेना (पैपावरिन, नो-शपा, जिनिप्राल, ब्रिकैनिल)
- दवाओं की नियुक्ति जो रक्त की चिपचिपाहट को कम कर सकती हैं (एस्पिरिन, एस्पेटर, क्यूरेंटिल, रेपोलीग्लुकिन)
- ऑक्सीजन के साथ कोशिकाओं की पारगम्यता में सुधार करने के लिए दवाएं लेना (लिपोस्टैबिल, एसेंशियल फोर्ट)
- चयापचय (एस्कॉर्बिक एसिड, ग्लूकोज, विटामिन ई और ग्लूटामिक एसिड) को उत्तेजित करने के साधनों का एक कोर्स
यदि, चिकित्सा के एक कोर्स के बाद, भ्रूण की स्थिति में सुधार नहीं होता है, बल्कि बिगड़ जाता है, तो डॉक्टर सीजेरियन सेक्शन करने का निर्णय ले सकते हैं।
तीव्र भ्रूण हाइपोक्सिया आमतौर पर एक आपातकालीन सिजेरियन सेक्शन का परिणाम होता है।
गर्भावस्था के दौरान भ्रूण हाइपोक्सिया: समीक्षा

दोस्तों, क्या आप जानते हैं कि गर्भावस्था के दौरान हाइपोक्सिया क्या होता है? एक बार गर्भवती होने पर लिली ने कहा कि लड़कियों को हाइपोक्सिया हो सकता है। ठीक है, मैं डॉक्टर नहीं हूं, मुझे ऐसे शब्द नहीं पता थे, मुझे इंटरनेट पर खुदाई करनी थी।
भगवान ... मंचों पर फीचर लेख पढ़ने के बाद, मुझे बुरा लगा। यह पता चला है कि यदि इस घटना का इलाज नहीं किया जाता है, तो ऐसे उल्लंघन होंगे कि एक परी कथा में कहना असंभव है ... और विकास संबंधी देरी, और मानसिक समस्याएं, और सामान्य रूप से - परिणाम पूरे जीवन में प्रकट होंगे एक छोटा आदमी! क्या आप सोच सकते हैं कि मैं कितना डरा हुआ हूं? मुझे लगता है कि आपको इस निदान और इससे बचने के तरीके के बारे में और जानना चाहिए।
गर्भ में बच्चा एमनियोटिक द्रव (पानी) में होता है। और, हालांकि उसके फेफड़े समय-समय पर सिकुड़ते हैं, वास्तव में वह सांस नहीं लेता - कुछ भी नहीं। ऑक्सीजन, जीवन के लिए आवश्यक अन्य पदार्थों की तरह, गर्भनाल के माध्यम से माँ के शरीर से रक्त के साथ आता है।
प्लेसेंटा और मां के शरीर के काम में किसी भी गड़बड़ी से बहुत ही अनुमानित परिणाम होता है - ऑक्सीजन की कमी। यह ऑक्सीजन की कमी है जिसे भ्रूण हाइपोक्सिया कहा जाता है।
हाइपोक्सिया के परिणाम
पहले से ही सोच रहा था कि यह स्थिति बच्चे को कैसे प्रभावित करती है? चलो क्रम में चलते हैं। आपके साथ क्या होता है जब आपके पास सांस लेने के लिए कुछ नहीं होता है? आंखों में अंधेरा हो जाता है, आप होश खो बैठते हैं, गंभीर स्थिति में दिमाग काम करना बंद कर देता है और उसकी कोशिकाएं मरने लगती हैं।
अब सोचिए कि यह कैसा है छोटा बच्चाजिनके पास पैदा होने का समय नहीं था। वह अभी भी बहुत छोटा है, विकास के सबसे महत्वपूर्ण चरण में है - आंतरिक अंगों और तंत्रिका तंत्र का विकास। बच्चा ताजी हवा में बाहर नहीं जा सकता है और अपनी स्थिति को कम करने के लिए सांस ले सकता है।
बच्चे में ऑक्सीजन भुखमरी आवश्यक रूप से परिलक्षित होती है।
- परिसंचरण गड़बड़ा गया है
- टैचीकार्डिया और अन्य हृदय रोग का खतरा बढ़ जाता है
- हृदय गति धीमी हो जाती है
- रोग प्रतिरोधक क्षमता कम होना
- मेटाबॉलिज्म गड़बड़ा जाता है
- मस्तिष्क में तंत्रिका कनेक्शन तोड़ना
- स्नायु शोष शुरू होता है
- मस्तिष्क के विकार मानसिक विकारों को जन्म देते हैं, जैसे डाउन सिंड्रोम आदि।
- पुरानी बीमारियों के विकसित होने का खतरा बढ़ जाता है
गंभीर मामलों में, तीव्र हाइपोक्सिया मस्तिष्क कोशिकाओं की मृत्यु और बाद में नैदानिक मृत्यु के साथ शुरू होता है।
भ्रूण हाइपोक्सिया को कैसे पहचानें?
जैसा कि वे कहते हैं, आपको दुश्मन को दृष्टि से जानने की जरूरत है। हाइपोक्सिया कहां से आता है, क्यों और कैसे प्रकट होता है - हम निश्चित रूप से पता लगाएंगे।
सबसे पहले, आपको यह समझने की जरूरत है कि बच्चे के रक्त में ऑक्सीजन की मात्रा को क्या प्रभावित कर सकता है। कारणों को माँ के शरीर और स्वयं बच्चे दोनों में छिपाया जा सकता है।
माँ की तरफ, ऑक्सीजन की कमी प्राथमिक अवस्थाविकास, और गर्भावस्था के अंत में बनता है जब:
- रक्त में हीमोग्लोबिन की कम मात्रा (सिर्फ एनीमिया)
- फेफड़े के रोग जैसे ब्रोंकाइटिस, ट्रेकाइटिस, अस्थमा
- मधुमेह
- गुर्दा रोग
- बेशक, धूम्रपान और शराब पीना। बहुत जरुरी है।
आप और मैं पहले से ही जानते हैं कि "बुराई की जड़" माँ में बिल्कुल भी नहीं छिपी हो सकती है। भ्रूण हाइपोक्सिया का क्या कारण हो सकता है?
- अंतर्गर्भाशयी संक्रमण (अप्रत्यक्ष रूप से, यहां मां का शरीर भी शामिल है)
- जन्मजात विकृतियां (जैसे, गुर्दे की विफलता)
- फाइटोप्लेसेंटल अपर्याप्तता (खराबी प्लेसेंटा)
- लेट टर्म मल्टीपल प्रेग्नेंसी
यह याद रखना महत्वपूर्ण है कि प्रसव के दौरान तीव्र हाइपोक्सिया भी हो सकता है।
इसका कारण हो सकता है:
- भ्रूण की तिरछी या ब्रीच प्रस्तुति
- अपरा संबंधी अवखण्डन
- कॉर्ड प्रोलैप्स
- एकाधिक जन्म
ऊपर हमने जो कुछ भी माना है वह हाइपोक्सिया का एकमात्र कारण नहीं है।
कई अन्य हैं, उदाहरण के लिए, गर्दन के चारों ओर गर्भनाल के कई उलझाव, लेकिन हमने जिन कारकों पर विचार किया है, वे सबसे खतरनाक हैं, क्योंकि वे एक स्थिर भ्रूण संचलन विकार बनाते हैं।
एक बच्चे में ऑक्सीजन भुखमरी की डिग्री निर्धारित करने के लिए, आप अल्ट्रासाउंड, सीटीजी और डॉपलर सोनोग्राफी के निदान का उपयोग कर सकते हैं। लेकिन प्रक्रियाओं में शामिल होने के लिए, आपको एक अच्छे कारण की आवश्यकता होती है।
ये भ्रूण की विशेष, चारित्रिक हलचलें हैं।
यदि बिना किसी कारण के आपका बच्चा बहुत सक्रिय रूप से आगे बढ़ना शुरू कर देता है, और ऐसा अक्सर होता है - यह है संभव संकेतऑक्सीजन भुखमरी। अपने स्त्री रोग विशेषज्ञ को बच्चे की हरकतों की प्रकृति के बारे में बताएं। खासकर अगर बच्चे की हरकत से आपको दर्द होता है।
लेकिन बड़ी चिंता का कारण सिर्फ बच्चे की गतिहीनता है। बड़े आयाम के साथ चलते हुए, ऐसा लगता है कि बच्चा अपने लिए ऑक्सीजन प्राप्त करने की कोशिश कर रहा है। लेकिन हिंसक गतिविधि के बाद की खामोशी इस बात का लक्षण है कि उसके पास अब हिलने-डुलने की ताकत नहीं है।
यदि बच्चा लंबे समय तक हिलता-डुलता नहीं है, तो एम्बुलेंस को कॉल करें!
रोकथाम और उपचार
आप और मैं पूरी तरह से आश्वस्त हैं कि हाइपोक्सिया एक भयानक और खतरनाक जानवर है। जैसा कि हम सभी जानते हैं, खतरनाक जानवरों को हराने की तुलना में खुश करना आसान होता है।
तो, जितना संभव हो भ्रूण की ऑक्सीजन भुखमरी से बचने के लिए मां को क्या करना चाहिए? यह बहुत आसान है: एक स्वस्थ जीवन शैली
- धूम्रपान, शराब छोड़ दें
- रोजाना ताजी हवा में टहलें (अधिमानतः कुछ घंटे, लेकिन गंभीर थकान का कारण नहीं)
- पौष्टिक भोजन
- पर्याप्त पानी पीना
खैर, इन सभी नियमों का पालन हर गर्भवती महिला को करना चाहिए। लेकिन क्या होगा अगर हाइपोक्सिया का कारण मां या बच्चे के स्वास्थ्य की स्थिति में है?
- एनीमिया के साथ, गर्भवती महिलाओं को आयरन सप्लीमेंट निर्धारित किया जाता है।
- प्लेसेंटा के विकारों का इलाज अस्पताल में ड्रॉपर और दवाओं के साथ किया जाता है
- अंतर्गर्भाशयी संक्रमण का इलाज एंटीबायोटिक दवाओं के एक कोर्स के साथ किया जाता है
- मधुमेह मेलिटस और गुर्दे की बीमारी के साथ, एक महिला को यथासंभव लंबे समय तक गर्भवती रखा जाता है, भ्रूण की परिपक्वता (38 सप्ताह) तक, दर्दनाक स्थिति को कम करने के लिए परिवर्तन करना
जैसा कि हमने पहले ही देखा है, हाइपोक्सिया काफी सामान्य घटना है। लेकिन यह आपको गतिरोध में नहीं डालता है।
सौभाग्य से, पत्नी का डर व्यर्थ निकला और हमें कोई हाइपोक्सिया नजर नहीं आया। जैसा कि यह निकला, उसने पढ़ा था डरावनी कहानियांके बारे में, और यहाँ तक कि एक दोस्त से भी मिला जिसके साथ यह बुरा हुआ था। तो मैंने हर तरह की भयावहता के बारे में सोचा!
एक स्वस्थ जीवन शैली का नेतृत्व करें, बच्चे की स्थिति की निगरानी करें और आपके साथ सब कुछ ठीक हो जाएगा!
यदि पृष्ठ पर सामग्री आपके लिए उपयोगी थी, तो लिंक को अपने दोस्तों के साथ साझा करें और अपडेट की सदस्यता लें! और अगली बार हम यह पता लगाएंगे कि रीसस संघर्ष क्या है और इससे कैसे निपटा जाए!
अंतर्गर्भाशयी भ्रूण हाइपोक्सिया एक खतरनाक प्रक्रिया है, जो दुर्भाग्य से बहुत आम है। हाइपोक्सिया के परिणाम भ्रूण के विकास और उसके आंतरिक अंगों की गतिविधि पर प्रतिकूल प्रभाव डाल सकते हैं। से समय पर निदानऔर उपचार काफी हद तक अजन्मे बच्चे के जीवन और स्वास्थ्य पर निर्भर करता है।
चमत्कार की प्रतीक्षा में
गर्भावस्था हर महिला के लिए एक बहुत ही रोमांचक और खुशी का समय होता है। लेकिन बच्चे के जन्म की खुशी की प्रत्याशा में उसके स्वास्थ्य के बारे में चिंताएं जुड़ जाती हैं। उम्मीद की मां जिम्मेदारी का भारी बोझ वहन करती है। नौ महीने तक, यह विकसित और बढ़ता है नया जीवन. अजन्मे बच्चे का स्वास्थ्य सीधे उसकी माँ की भलाई पर निर्भर करता है।
गर्भावस्था के दौरान अपने स्वास्थ्य की निगरानी कैसे करें, इस पर कई सुझाव दिए गए हैं। यह पोषण, जीवन शैली, भावनात्मक तनाव और बहुत कुछ पर लागू होता है। इनका पालन करने में विफलता सरल नियमप्रतिकूल परिणाम हो सकते हैं और भ्रूण के स्वास्थ्य को नुकसान पहुंचा सकते हैं।
इन परिणामों में से एक अंतर्गर्भाशयी हाइपोक्सिया हो सकता है, जो भ्रूण के विकास में गड़बड़ी और कुछ मामलों में, गर्भावस्था के लुप्त होने की ओर जाता है। इससे बचने के लिए, गर्भवती माँ को उन जोखिम कारकों का सावधानीपूर्वक अध्ययन करने की आवश्यकता होती है जो गर्भावस्था के दौरान उसकी प्रतीक्षा करते हैं और उनकी घटना को रोकने की कोशिश करते हैं।
हाइपोक्सिया क्या है
"हाइपोक्सिया" एक प्राचीन ग्रीक शब्द है जिसका शाब्दिक अर्थ "कम ऑक्सीजन" है। यह शब्द कुछ कारकों के प्रभाव के कारण शरीर या उसके व्यक्तिगत अंगों द्वारा अनुभव किए गए ऑक्सीजन भुखमरी को संदर्भित करता है।

लंबे समय तक ऑक्सीजन भुखमरी के साथ, मानव शरीर में अपरिवर्तनीय रूपात्मक प्रक्रियाएं होती हैं। वे ऊतकों और अंगों की संरचना को बदलते हैं और उनकी कार्यात्मक क्षमताओं को बाधित करते हैं। भ्रूण के ऑक्सीजन भुखमरी के साथ, आंतरिक अंगों के गठन की प्रक्रिया धीमी हो जाती है और बाधित हो जाती है, बच्चा महत्वपूर्ण प्रणालियों के विकास में अंतराल के साथ पैदा हो सकता है या मर सकता है। ये अंतर्गर्भाशयी हाइपोक्सिया के परिणाम हैं। हृदय, गुर्दे, यकृत और केंद्रीय तंत्रिका तंत्र हाइपोक्सिया के लिए अतिसंवेदनशील होते हैं।
ऑक्सीजन की कमी किसी भी बीमारी के साथ हो सकती है या एक स्वतंत्र प्रक्रिया के रूप में हो सकती है, जिससे आंतरिक अंगों में दोष हो सकते हैं। इस कारण से, हाइपोक्सिया को एक बीमारी के रूप में वर्गीकृत नहीं किया जा सकता है, यह है पैथोलॉजिकल प्रक्रिया, सूजन या डिस्ट्रोफी के समान।
भ्रूण हाइपोक्सिया के लक्षण
यह ध्यान दिया जाता है कि गर्भावस्था के पहले तीन महीनों में, ऑक्सीजन भुखमरी काफी कम विकसित होती है। अधिकतर यह दूसरी और तीसरी तिमाही में हो सकता है। यह इस तथ्य के कारण है कि भ्रूण के विकास के साथ ऑक्सीजन की आवश्यकता में वृद्धि होती है, और कुछ प्रतिकूल परिस्थितियों में, गर्भवती महिला का शरीर इस कार्य का सामना नहीं कर सकता है।
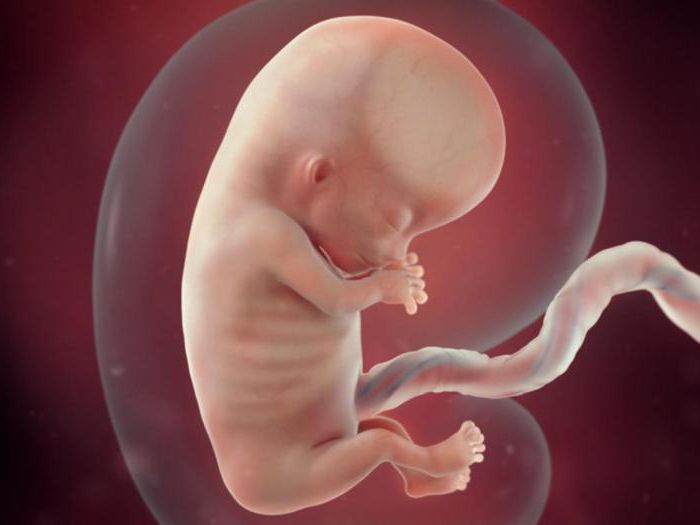
नैदानिक परीक्षणों के बिना शिशु में ऑक्सीजन की कमी का पता लगाना मुश्किल होता है, खासकर प्रारंभिक गर्भावस्था में। लेकिन अंतर्गर्भाशयी हाइपोक्सिया के कुछ लक्षण हैं, जो बनने चाहिए अलार्म संकेतभावी माँ के लिए।
ध्यान देने वाली पहली बात भ्रूण की गतिविधि है। आदर्श प्रति दिन लगभग दस आंदोलनों है। पर शुरुआती अवस्थाहाइपोक्सिया, बच्चे को असुविधा महसूस होने लगती है, इसलिए वह अत्यधिक सक्रिय है। ऑक्सीजन की लंबी कमी के साथ गड़बड़ी की संख्या कम हो जाती है। इसके अलावा, अंतर्गर्भाशयी हाइपोक्सिया को लगातार भ्रूण हिचकी की विशेषता हो सकती है।
यदि आदर्श और लगातार हिचकी से आंदोलनों की संख्या में विचलन जुड़ा नहीं है शारीरिक गतिविधिगर्भवती मां या असहज स्थिति में होने के नाते, जितनी जल्दी हो सके एक विशेषज्ञ से संपर्क करना आवश्यक है, जो भ्रूण के इस तरह के व्यवहार के कारण की पहचान करेगा और यदि आवश्यक हो, तो उपचार निर्धारित करेगा।
कारण
अंतर्गर्भाशयी भ्रूण हाइपोक्सिया के कारण अलग हो सकते हैं। इनमें ऐसी बीमारियाँ शामिल हैं जिनसे एक गर्भवती महिला पीड़ित होती है, प्लेसेंटा की विकृति, संक्रमण,
भ्रूण हाइपोक्सिया के लिए अग्रणी मातृ रोगों में से, निम्नलिखित को प्रतिष्ठित किया जा सकता है:
- रक्ताल्पता;
- कार्डियोवास्कुलर सिस्टम के काम में विकार;
- सांस की बीमारियों;
- मधुमेह।
इसके अलावा, बच्चे का स्वास्थ्य बुरी आदतों से प्रभावित होता है जो कि गर्भवती माँ को भुगतना पड़ता है। अंतर्गर्भाशयी हाइपोक्सिया की रोकथाम में धूम्रपान और शराब का पूर्ण समाप्ति शामिल है। गर्भावस्था के दौरान आम तौर पर स्वीकृत मानदंडों से किसी भी विचलन से भ्रूण की ऑक्सीजन भुखमरी हो सकती है। इस तरह के विचलन नाल की टुकड़ी और समय से पहले उम्र बढ़ने, भ्रूण के गर्भ या गर्भाशय के बढ़े हुए स्वर हो सकते हैं।

एक अन्य कारक जो मां और बच्चे के आरएच कारक की असंगति को दर्शाता है। यह असंगति भ्रूण के हेमोलिटिक रोग का कारण बन सकती है, जो अक्सर हाइपोक्सिया के साथ होती है। उपरोक्त कारकों के अलावा, प्रभाव का भ्रूण पर एक यांत्रिक प्रभाव हो सकता है - गर्भनाल के साथ उलझाव, बच्चे के जन्म के दौरान सिर को निचोड़ना, और इसी तरह।
अंतर्गर्भाशयी हाइपोक्सिया के कारण भी अन्य कम गंभीर जटिलताओं के कारण नहीं हो सकते हैं। भ्रूण के विकास पर प्रतिकूल प्रभाव से बचने के लिए, गर्भवती माँ को गर्भावस्था की पूरी अवधि के दौरान एक योग्य विशेषज्ञ द्वारा देखा जाना चाहिए।
भ्रूण हाइपोक्सिया के प्रकार
ऑक्सीजन भुखमरी कितने समय तक चलती है, इसके आधार पर अंतर्गर्भाशयी हाइपोक्सिया के दो रूप होते हैं: तीव्र और जीर्ण। तीव्र हाइपोक्सिया आने वाली ऑक्सीजन में तेज कमी की विशेषता है। सबसे आम तीव्र रूप बच्चे के जन्म की प्रक्रिया के दौरान या भारी गर्भाशय रक्तस्राव के साथ होता है। क्रोनिक अंतर्गर्भाशयी हाइपोक्सिया लंबे समय तक बनता है, धीरे-धीरे भ्रूण के विकास को बाधित करता है।
ऑक्सीजन भुखमरी की प्रगति की डिग्री
भ्रूण हाइपोक्सिया के विकास की तीन डिग्री की पहचान की गई है। प्रारंभ में, भ्रूण को आवश्यक मात्रा में ऑक्सीजन नहीं मिलने के कारण, इसकी कमी की भरपाई करने की कोशिश करता है। पहली डिग्री ऑक्सीजन की कमी के लिए मुआवजा है। आने वाले ऑक्सीजन की मात्रा बढ़ाने के उद्देश्य से बच्चे के शरीर में परिवर्तन होने लगते हैं। रक्त वाहिकाओं, कोर्टिसोल के स्वर को बढ़ाने वाले हार्मोन का स्तर बढ़ रहा है। कोर्टिसोल का ऊंचा स्तर रक्त की मात्रा में वृद्धि को उत्तेजित करता है जो वाहिकाओं के माध्यम से फैलता है, और हृदय गति में वृद्धि करता है। रक्त की संरचना बदल जाती है: हीमोग्लोबिन और लाल रक्त कोशिकाओं का स्तर बढ़ जाता है। इसके अलावा, बच्चे की बढ़ी हुई गतिविधि है। बंद ग्लोटिस के बावजूद, वह अधिक तीव्रता से आगे बढ़ना और श्वसन गति करना शुरू कर देता है।

आंशिक मुआवजे के दूसरे चरण में सुरक्षात्मक कार्यजीव प्राथमिकता वाले अंगों का निर्धारण करते हैं जिन्हें पहले स्थान पर ऑक्सीजन की आपूर्ति की जाती है। ऐसे अंग क्रमशः हृदय और मस्तिष्क हैं, अन्य अंग (गुर्दे, फेफड़े, जठरांत्र संबंधी मार्ग) ऑक्सीजन में खराब रक्त प्राप्त करते हैं, जिससे उनके विकास और कार्य में गड़बड़ी होती है। ऑक्सीजन की कमी भी ग्लूकोज के टूटने की ओर ले जाती है। यह शरीर की कोशिकाओं और चयापचय संबंधी विकारों में ऊर्जा आरक्षित में कमी में योगदान देता है।
जीर्ण अंतर्गर्भाशयी भ्रूण हाइपोक्सिया की प्रगति का तीसरा चरण भी है - अपघटन। बाह्य रूप से, मंच भ्रूण की गतिविधि में कमी और हृदय गति में कमी के रूप में प्रकट होता है। अंगों को ऑक्सीजन प्रदान करने के उद्देश्य से सुरक्षात्मक तंत्र का कार्य विफल हो जाता है। कोर्टिसोल क्रमशः अपर्याप्त मात्रा में उत्पन्न होता है, रक्त प्रवाह धीमा हो जाता है और घट जाता है। रक्त कार्बन डाइऑक्साइड से संतृप्त होता है, रक्त का थक्का जमना बाधित होता है, जिससे रक्त के थक्के बनते हैं और रक्तस्राव होता है।
नैदानिक उपाय
वाद्य निदान के तरीके ऑक्सीजन भुखमरी की उपस्थिति और डिग्री निर्धारित करने में मदद करते हैं। इस तरह की पहली विधि कार्डियोटोकोग्राफी (सीटीजी) है। यह निदान पद्धति पूरी तरह से सुरक्षित है। कार्डियोटोकोग्राफी उपकरण लगातार भ्रूण की हृदय गति और गर्भाशय के संकुचन को रिकॉर्ड करता है। अल्ट्रासाउंड ग्राफ का उपयोग करके एक टैकोग्राम प्रदर्शित किया जाता है। यह एक ग्राफ है जो एक निश्चित अवधि में हृदय की मांसपेशियों के संकुचन की संख्या को दर्शाता है। दबाव और गर्भाशय स्वर में उतार-चढ़ाव को मापता है, एक हिस्टेरोग्राम प्रदर्शित करता है - गर्भाशय की मांसपेशियों की गतिविधि का एक ग्राफ। सीटीजी आंदोलनों की संख्या की गणना करता है और आपको भ्रूण की गतिविधि पर हृदय गति की निर्भरता को ट्रैक करने की अनुमति देता है।

गर्भावस्था के बीसवें सप्ताह से, डॉप्लरोग्राफी के साथ एक अल्ट्रासाउंड परीक्षा संभव है। इस पद्धति का उद्देश्य मां से नाल तक और नाल से भ्रूण तक रक्त के प्रवाह का अध्ययन करना है और आपको गर्भाशय के संचलन के उल्लंघन का पता लगाने की अनुमति देता है। इस निदान पद्धति का उपयोग करके आप एमनियोटिक द्रव की गुणवत्ता भी निर्धारित कर सकते हैं।
उपरोक्त विधियों के अलावा, विशेषज्ञ एक प्रसूति स्टेथोस्कोप का उपयोग करके अपने काम का आकलन करने के लिए भ्रूण के दिल को सुनता है। हालाँकि, यह विधि गलत है, इसलिए यदि हृदय असामान्यता का संदेह होता है, तो डॉक्टर गर्भवती महिला को निर्देशित करता है सीटीजी पास करनाऔर अल्ट्रासाउंड।
इलाज
अंतर्गर्भाशयी हाइपोक्सिया के उपचार के लिए एक अस्पताल में गर्भवती महिला के अवलोकन की आवश्यकता होती है। महिला को पूर्ण आराम प्रदान किया जाता है और उपचार की एक चिकित्सीय पद्धति निर्धारित की जाती है, जिसका उद्देश्य न केवल ऑक्सीजन के साथ रक्त को समृद्ध करना है, बल्कि हाइपोक्सिया के सही कारण की पहचान करना भी है। एक नियम के रूप में, गर्भावस्था के दौरान असामान्यताएं, जैसे अंतर्गर्भाशयी भ्रूण हाइपोक्सिया, रोग के परिणाम या लक्षण हैं।
डॉक्टर गर्भवती दवाओं को निर्धारित करते हैं जो रक्त की चिपचिपाहट को कम करते हैं, मां से नाल तक रक्त के प्रवाह में सुधार करते हैं और मां और भ्रूण के बीच चयापचय को सामान्य करते हैं। अन्य दवाओं और प्रक्रियाओं की नियुक्ति हाइपोक्सिया के कारण पर निर्भर करती है, अगर इसकी पहचान की जाती है, और इसका उद्देश्य इस कारण को खत्म करना है।
सकारात्मक गतिशीलता के साथ, रोगी को छुट्टी दे दी जाती है और हाइपोक्सिया की रोकथाम के लिए सिफारिशें दी जाती हैं। इनमें आउटडोर वॉक, कम शामिल हैं शारीरिक गतिविधि, बुरी आदतों को छोड़ना और रखना निश्चित नियमपोषण में। यदि उपचार अप्रभावी था, और ऑक्सीजन की कमी बनी रहती है, तो भ्रूण को सर्जिकल हटाने की आवश्यकता होती है। यदि गर्भकालीन आयु अट्ठाईस सप्ताह से अधिक हो जाती है, तो डॉक्टर एक ऑपरेशन - एक सीजेरियन सेक्शन निर्धारित करता है।
निवारण
एक संख्या है सरल सिफारिशें, जिसके अनुपालन से शिशु में ऑक्सीजन की कमी के जोखिम को कम करने में मदद मिलेगी। गर्भावस्था की योजना बनाने से पहले, एक महिला को पुरानी बीमारियों का इलाज करना चाहिए, बुरी आदतों से छुटकारा पाना चाहिए। जब गर्भावस्था होती है, तो इसके लिए चिकित्सा संस्थान में पंजीकरण कराना महत्वपूर्ण होता है प्रारंभिक अवधि. गर्भावस्था की पूरी अवधि के दौरान, नियमित रूप से डॉक्टर के पास जाना, परीक्षण करना और अल्ट्रासाउंड कराना आवश्यक है। यह गर्भवती महिला और बच्चे के स्वास्थ्य पर नियंत्रण सुनिश्चित करेगा और इसलिए भ्रूण की संभावित रोग स्थितियों के विकास से बचने में मदद करेगा।

अंतर्गर्भाशयी हाइपोक्सिया की रोकथाम में एक महत्वपूर्ण पहलू प्रबंधन है स्वस्थ जीवन शैलीज़िंदगी। आपको बहुत समय बाहर बिताने की जरूरत है, दिन में आठ घंटे सोएं, अपने आहार को संतुलित करें।
गर्भावस्था के दौरान, आपको विटामिन और पोषक तत्वों की आपूर्ति को फिर से भरने की आवश्यकता होती है, जिसका स्तर शरीर पर अतिरिक्त भार के कारण कम हो जाता है। कैल्शियम, मैग्नीशियम और अन्य खनिजों के सामान्य स्तर को बनाए रखें। रक्त में आयरन की मात्रा को नियंत्रित करना विशेष रूप से महत्वपूर्ण है, क्योंकि यह कम स्तरएनीमिया की ओर जाता है - हाइपोक्सिया के मुख्य कारणों में से एक। डॉक्टर द्वारा बताए अनुसार विटामिन की तैयारी करनी चाहिए।
नतीजे
अंतर्गर्भाशयी हाइपोक्सिया के परिणाम इसके प्रकार पर निर्भर करते हैं। क्रोनिक हाइपोक्सिया, जो प्रारंभिक गर्भावस्था में शुरू हुआ, जब भ्रूण की महत्वपूर्ण प्रणालियों का गठन अभी शुरू हो रहा है, गठन का कारण बन सकता है जन्म दोष. हाइपोक्सिया, देर से गर्भावस्था में स्थानांतरित, भ्रूण के विकास में देरी का कारण बन सकता है, और व्यक्तिगत अंगों के इस्किमिया और नेक्रोसिस की ओर भी जाता है। एक नवजात शिशु में अक्सर ऊंचाई और वजन की कमी होती है, साथ ही एक कठिन अनुकूलन अवधि (नए वातावरण में शरीर का पुनर्गठन) भी होती है। भविष्य में, गर्भ में अनुभव होने वाली ऑक्सीजन भुखमरी से मिर्गी और सेरेब्रल पाल्सी जैसी बीमारियाँ हो सकती हैं।
बच्चे के तीव्र अंतर्गर्भाशयी हाइपोक्सिया से इस्किमिया और ऊतक परिगलन होता है। यदि बच्चे के जन्म के दौरान तीव्र हाइपोक्सिया होता है, तो ऑक्सीजन भुखमरी के कारण के आधार पर कई संभावित परिणाम होते हैं:
- बच्चे के वायुमार्ग पूरी तरह से एमनियोटिक द्रव से साफ नहीं होते हैं। इस मामले में, निमोनिया का विकास संभव है, सबसे खराब स्थिति में, दम घुटने से बच्चे की मौत।
- बड़ी मात्रा में रक्त की हानि। नवजात शिशु रक्तस्रावी आघात विकसित करता है, जो सभी प्रणालियों के तंत्र को बाधित करता है। ऐसे में न केवल बच्चे की बल्कि मां की भी जान को खतरा रहता है।
गर्भ में हाइपोक्सिया से गुजरे बच्चे के जन्म के बाद उसकी लगातार निगरानी की जरूरत होती है योग्य विशेषज्ञ. ऑक्सीजन भुखमरी के परिणाम जीवन के पहले दिनों में प्रकट नहीं हो सकते हैं, लेकिन बहुत बाद में। इसलिए, हाइपोक्सिया के प्रतिकूल प्रभावों के विकास को पहचानने और रोकने के लिए बच्चे के विकास में परिवर्तन और विसंगतियों की निगरानी करना बहुत महत्वपूर्ण है।
इसी तरह के लेख
-
बॉस के लिए जन्मदिन का उपहार: विचार, सुझाव और आश्चर्य
अपने नेतृत्व के प्रति सम्मान और ध्यान दिखाने का सबसे अच्छा तरीका पुरुष बॉस के लिए एक मूल, शानदार, यादगार जन्मदिन का उपहार बनाना है। इसलिए, हम आपको एक सूची प्रस्तुत करते हैं कि बॉस निश्चित रूप से क्या पसंद करेंगे ....
-
डॉ. स्पॉक की सच्ची कहानी, बाल रोग विशेषज्ञ जिन्हें "हिप्पी पीढ़ी" के लिए दोषी ठहराया गया था
द चाइल्ड एंड हिज़ केयर रूसी संस्करण की प्रस्तावना (1970) डॉ. बेंजामिन स्पॉक का भाग्य असामान्य है। प्रसिद्ध बाल रोग विशेषज्ञ जिनकी पुस्तक द चाइल्ड एंड केयर ने संयुक्त राज्य अमेरिका में 20,000,000 प्रतियां बेचीं और एक डेस्कटॉप गाइड के रूप में कार्य किया ...
-
क्रिसमस: कैसे मनाएं, क्रिसमस टेबल और लोक परंपराएं
यह सभी विश्वासियों के लिए सबसे बड़ी छुट्टियों में से एक का जश्न मनाने का समय है - मसीह का जन्म। यह एक महान दिन है, जो पृथ्वी पर उद्धारकर्ता के आने का प्रतीक है। 2017 में, किसी भी अन्य वर्ष की तरह, क्रिसमस 7 जनवरी को मनाया जाता है।...
-
रूस में मदर्स डे - छुट्टी का इतिहास और विशेषताएं मदर्स डे एक रूसी या विश्व अवकाश है
छुट्टी कैलेंडर में एक विशेष तिथि है, जो हम में से प्रत्येक के जीवन में सबसे महत्वपूर्ण व्यक्ति - माँ को समर्पित है। जैसा कि आप जानते हैं, सभी माताओं को समर्पित छुट्टी हाल ही में रूस में दिखाई दी, लेकिन लोगों को पहले से ही प्यार हो गया है और ...
-
महिलाओं की नाव गर्दन पोशाक
व्यवस्थापक 2015-06-03 पूर्वाह्न 3:52 बजे यह नया लेख विभिन्न प्रकार और कटौती के कॉलर की डिजाइन सुविधाओं, उनके प्रसंस्करण के तरीकों और गर्दन के साथ कनेक्शन के लिए समर्पित है। और इस पोस्ट के साथ, मैं अपने ब्लॉग पर एक नया खंड खोल रहा हूँ: 100...
-
सप्ताह के दिनों तक मैनीक्योर और पेडीक्योर के लिए चंद्र कैलेंडर सितंबर में पेडीक्योर कब करें
बदलना पसंद है? वैदिक ज्योतिषी तारा शांति से चंद्र बाल कटवाने के कैलेंडर में "सुंदर" परिवर्तन के लिए सबसे अच्छे दिन - विशेष रूप से LiS.pw के लिए। ब्यूटी सैलून जाने के लिए सही दिन चुनें! 11 सितंबर चंद्र दिवस। 12 चंद्र दिवस। इस पर ...
